LEISHMANIOSE VISCERAL CANINA – BRASIL – INDAIATUBA, SP EM ALERTA ~ Alagoas Real
Blog
Alerta- Leishmaniose Visceral Avança do Estado do Rio
Alerta- Leishmaniose Visceral Avança do Estado do Rio A cidade de Saquarema não foi citada, mas também tem muitos casos de leishmaniose. Uma leitora do Blog entrou em contato que lá as pessoas não sabem informar nada sobre a doença.
Material importante de conhecer, para quem ainda não conhece…
Está claro que a LEISHMANIOSE VISCERAL é doença grave, que leva ao óbito animais e humanos, sendo considerada pela OMS endemia prioritária em ações de controle nos 88 países em que está presente. A população brasileira demonstra crescente interesse no conhecimento dessa doença e, sem dúvida, está a cada dia conhecendo mais, não somente sobre a doença, mas também sobre as ações de controle preconizadas pelos agentes de saúde pública do Brasil.
Dessa maneira, a ANCLIVEPA BRASIL pontua os seguintes aspectos:
1 – Reconhece o importante papel dos CONSELHOS DE MEDICINA VETERINÁRIA no esclarecimento à sociedade em relação à LEISHMANIOSE VISCERAL.
2 – Parabeniza o CFMV e os CRMVs que promoveram eventos relativos a discussão do assunto, bem como suas imparciais conclusões, que apontaram falhas cruciais para se alcançar o controle da doença no Brasil
3 – Conclama que demais Entidades e Conselhos da Medicina Veterinária do país realizem, em 2011, espelhados nos exemplos dos CFMV e CRMV-MS, encontros voltados para o tema. Esses encontros permitem vislumbrar os equívocos existentes na orientação pública em relação ao controle da Leishmaniose Visceral no Brasil
4 – Divulga que a revisão sistemática da OPAS em janeiro de 2010, concluiu que as ações de controle adotadas no Brasil, não demonstram eficácia. Além disso, essa mesma revisão indica que o controle do vetor seria melhor estratégia do que a polêmica eliminação canina.
5 – Informa que outros reservatórios urbanos foram identificados, fragilizando ainda mais a eliminação canina praticada pelo serviço público.
6 – Reitera que os métodos diagnósticos atuais para a Leishmaniose Visceral Canina, mantém-se frágeis e levam à morte milhares de cães com resultados falso positivos.
7 – Enfatiza a necessidade de medidas de proteção dos cães contra os vetores, distribuindo colares inseticidas ou inseticidas tópicos em animais nas regiões afetadas e a realização de vacinação contra LVC em regiões endêmicas.
8 – Defende o tratamento de cães afetados, amparada nas evidencias cientificas de que a eliminação desses cães não diminuiu o risco de contaminação humana, além do fato de que os cães tratados mantém-se saudáveis, sem capacidade infectante e constantemente protegidos da aproximação do vetor. Essa conduta encontra respaldo não só em publicações científicas mas também em documentos oficiais da OPAS e OMS.
Baseados nesses pontos a ANCLIVEPA BRASIL declara que:
1 – Discorda da proibição do tratamento canina, imposta pela portaria interministerial 1.426/2008, que vem sendo mantida em detrimento de todas as evidencias de sua ineficácia e inexeqüibilidade.
2 – Defende a opção do tratamento de cães assintomáticos com a autorização e responsabilidade legal do proprietário.
3 – Defende campanhas públicas de educação em controle do vetor, desfocadas da eliminação de cães. Para isso, será necessário investimento em contratação de mão de obra permanente e treinamento para que as visitas de controle não se limitem à identificação de animais sororeagentes com o objetivo de sua eliminação. Essas visitas devem dar orientações preventivas para o controle da transmissão vetorial.
4 – Exige aplicação das verbas publicas em medidas éticas que busquem diagnósticos corretos, controle do vetor através de campanhas de aplicação de inseticidas centrados nos cães.
5 – Não concorda com diagnósticos imprecisos que resultem em eliminação dos animais. Defende exames seguros e repetidos conforme acompanhamento médico dos animais..
6 – Defende e busca o diálogo com os agentes públicos.
Esses são os pontos defendidos pela ANCLIVEPA BRASIL que têm sido apresentados pelo país.
A ANCLIVEPA BRASIL prioriza a saúde da família. A ANCLIVEPA BRASIL promove seus debates com o intuito de esclarecer que o cuidado com a vida dos animais é ação de saúde pública. A ANCLIVEPA BRASIL promove discussões objetivando manter os médicos veterinários atualizados sobre o assunto.
A ANCLIVEPA BRASIL reitera que o combate da LVC deve ser centrado no controle do vetor.
Reunião de Diretoria da ANCLIVEPA BRASIL.
Salvador, 31 de janeiro de 2011
Paulo Carvalho de Castilho
Presidente ANCLIVEPA BRAS
UFMG – O Caminho da cura
http://www.ufmg.br/boletim/bol1773/6.shtml
Novo tratamento é eficaz em 50% dos casos de leishmaniose canina e quebra ciclo de transmissão para o homem
Até agora, nenhum tratamento era considerado eficaz para animais naturalmente infectados. “Este é o primeiro protocolo que leva a uma taxa de cura tão alta. Vamos procurar alcançar os 100%, mas já temos a prova de conceito de que é possível curar a LVC”, destaca o professor Frédéric Frézard, do Departamento de Fisiologia e Biofísica, responsável por artigo sobre o assunto que será publicado na edição de junho da revista norte-americana Antimicrobial Agents and Chemotherapy, de alto impacto na área.
Eficácia
http://www.ufmg.br/boletim/

CIDADE DE EXTREMA JÁ TEM 10 CASOS DE LEISHMANIOSE TEGUMENTAR (CUTÂNEA) EM HUMANOS.
No meio da Serra da Mantiqueira, considerada uma mata fria, a leishmaniose chegou! O Mosquito conhecido como flebótomo ou popularmente mosquito palha, já se transmutou e sobrevive em regiões frias. A informação às pessoas naquele local é quase zero. A campanha entrou em contato com o diretor da Vigilância Sanitária, que informou que as medidas para cura dessas pessoas já foi tomada junto a Secretaria de Saúde Estado de MG. Lamentavelmente, eles descartaram os cães, mas pelo que eu entendo e estudo sobre a leishmaniose, se há 10 humanos infectados, com certeza mais de 30 cães já estão em risco. Serão necessários exames e prevenção de todos os cães, já que o caso se deu no Bairro dos Morbidelli, que fca próximo a região central da cidade. A campanha já entrou em contato com a Secretaria de Saíde e tb a prefeitura da cidade e não obteve nenhum retorno até a presente data. Pelo que sei, tb não foi divulgado em jornais e meios de comunicação da cidade. Dia 20 de maio, pensamos em fazer uma mobilização e será feita uma concentração na praça da cidade para esclarecimentos a população através desta campanha e dos protetores de animais daquela cidade!!
O Cão Não é o Vilão: MEIOS PREVENTIVOS CONTRA O “MOSQUITO” DA LEISHMANI…
O Cão Não é o Vilão: MEIOS PREVENTIVOS CONTRA O “MOSQUITO” DA LEISHMANI…: MEIOS PREVENTIVOS CONTRA O “MOSQUITO” DA LEISHMANIOSE FOTO: cascos-e-patinhas.blogs.sapo.pt VACINAS COLEI…
O Cão Não é o Vilão: MOVIMENTODIGA NÃO À LEISHMANIOSE, O CÃO NÃO É O…
MOVIMENTO
DIGA NÃO À LEISHMANIOSE, O CÃO NÃO É O…: MOVIMENTO DIGA NÃO À LEISHMANIOSE, O CÃO NÃO É O VILÃO! SEJA VOCÊ A MUDANÇA QUE DESEJA VER NO MUNDO! ” MAHATMA GANDI ” TODOS U…
Vinhedo
Chipagem em animais será feito no Departamento de Vigilância em Saúde que está sendo construído pela Prefeitura
“O GRITO DO BICHO”: Diga NÃO a leishmaniose, o cão NÃO é vilão!!!!
DA NOSSA AMIGA QUERIDA DO RIO, SHEILA MOURA E O TEXTO DE OUTRA QUERIDA AMIGA DA CIDADE DE JALES, VIVI VIERI.
“O GRITO DO BICHO”: Diga NÃO a leishmaniose, o cão NÃO é vilão!!!!: . Com referência a nossa postagem em que mostramos o tratamento de leshmaniose de uma cadelinha super peralta, nossa leitora Vivi nos mand…
Lamentável ocorrido. Mas Prevenir é o melhor Remédio!!!
“Sem os cães, o serviço operacional fica prejudicado em alguns pontos, como na localização de infratores escondidos em matas, na busca por entorpecentes, em eventos esportivos e até mesmo na ronda na região central da cidade”, diz o tenente Leandro Mafra, comandante do canil da 5ª Cia.
Os animais poderiam ter ajudado, por exemplo, a descobrir o paradeiro de Nívia Victória, de 2 anos. A criança, filha da cabeleireira Renata Aparecida Leite, assassinada em janeiro, está desaparecida desde a data do crime. “Cães poderiam ter sido levados à mata onde o corpo da mãe foi encontrado. A busca teria sido mais rápida e eficiente”, diz Mafra.
A esperança da PM é a de que as medidas adotadas, desde o ano passado, para afastar animais da doença surtam efeito. As ações foram feitas em parceria com o Centro de Controle de Zoonoses (CCZ) e o Corpo de Bombeiros.
As árvores próximas ao canil foram podadas para evitar o acúmulo de frutas podres e folhas no terreno. Todas as 14 “baias”, que devem voltar a receber cães até o fim do primeiro semestre deste ano, receberam telas especiais para impedir a entrada do mosquito flebótomo, também chamado de mosquito-palha ou birigui, transmissor da doença.
O canil foi dedetizado e no entorno dele foram plantadas citronelas, espécie de repelente natural do inseto. “Além disso, os animais que chegarem na cidade deverão estar vacinados e com coleiras”, diz Mafra.
Moradores vizinhos ao espaço foram orientados sobre como evitar a doença e a deixar os quintais limpos. Todos os cães da região do 6º Batalhão da PM, onde fica o canil, foram mapeados e imunizados.
“O primeiro passo é ficar atento para não deixar acumular matéria orgânica nas casas. Dessa forma, é importante que o jardim esteja capinado, que não haja galinheiros e chiqueiros e que dejetos sejam colocados só nas lixeiras. As fezes dos cães devem ser recolhidas diariamente, como frutas e folhas que caírem no chão”, explica o tenente.
O mosquito da leishmaniose tem um ciclo de reprodução diferente do da dengue. Ele deposita os ovos em área rica em matéria orgânica, enquanto a fêmea do Aedes aegypti os coloca na água.
Paraíba em alerta – Cidade de Matinhas mas de 30 casos de leish em humanos
quarta-feira, 18 de abril de 2012
Matinhas/PB: surto de Leishmaniose assusta moradores da zona rural; mais de 30 casos já foram notificados
Os mosquitos transmissores de doenças.
Doenças transmitidas por mosquitos
a.) Existentes no Brasil
- Dengue (leia: DENGUE | Sintomas e tratamento)
- Malária
- Febre Amarela (leia: FEBRE AMARELA | Vacina e sintomas).
- Leishmaniose (leia: LEISHMANIOSE | Sintomas e tratamento)
- Filariose (elefantíase)
 b.) Não existentes no Brasil
b.) Não existentes no Brasil
- Febre do Nilo Ocidental
- Febre de Rift Valley
- Febre de Ross River
- Encefalite japonesa
- Encefalite de St. Louis
- Encefalite La Crosse
Picada de mosquito
Os mosquitos alimentam-se basicamente do néctar das plantas, mas a fêmeas da espécie podem também alimentar-se de sangue de animais. Os mosquitos não dependem de sangue para sobreviver, porém, o sangue é necessário na produção e desenvolvimento dos seus ovos. A maioria dos mosquitos é mais ativa nos períodos da manhã e no final da tarde, quando há menos calor, sendo estes horários os mais prováveis para se receber uma picada.
Os mosquitos são capazes de reconhecer odores e apresentam predileção por alguns tipos de pessoas em relação a outras. Geralmente são substâncias presentes no suor e na pele que atraem os mosquitos. Uma substância já reconhecida é o dióxido de carbono. Não é impossível que duas pessoas permaneçam em um mesmo local povoado por mosquitos e apenas uma delas sofra picadas, ou ainda, uma sofra inúmeras picadas e a outra apenas uma ou duas. Não se sabe bem por que, mas os mosquitos têm predileção por homens, pessoas obesas, grávidas e pessoas com sangue tipo O. O corpo quente e suado também parece atrair mais os mosquitos.
Antes de sugar, os mosquitos injetam sua própria saliva, que apresenta propriedades anticoagulantes, impedindo a coagulação do sangue que será ingerido. É esta saliva que costuma causar as reações alérgicas típicas das picadas de mosquito. Na maioria dos casos, a reação à picada é pequena e localizada, sendo os sintomas da picada de mosquito apenas uma pequena elevação avermelhada na pele com intenso prurido (coceira). Os sintomas da picada costumam surgir dentro de 20 minutos e podem ficar causando coceira por até 2 dias. Quanto mais sensível a pessoa é à saliva do mosquito, mais extensa e mais intensa costuma ser a reação à picada. Ao longa da vida vamos ganhando resistência às picadas, fazendo com as reações tornem-se menos intensas. É nas crianças que as picadas de mosquito costumam causar mais sintomas.
Raramente uma picada de mosquito pode levar a quadros alérgicos mais graves como anafilaxia (leia: CHOQUE ANAFILÁTICO | Causas e sintomas).
Além das reações alérgicas e da possível transmissão de doenças por algumas espécies de mosquito, uma outra complicação passível da picada é a infecção secundária causada pelo ato de cocar as lesões. Se o indivíduo coçar a pele com muita força, pode causar lesões, abrindo portas de entrada para as bactérias da pele em direção ao interior do organismo. Diabéticos, por exemplo, são um grupo de risco para desenvolverem infecções de pele secundárias a picadas de mosquitos, como impetigo, celulite ou erisipela. (leia: IMPETIGO COMUM e IMPETIGO BOLHOSO | Sintomas e tratamento e ERISIPELA | CELULITE | Sintomas e tratamento).
 |
| Estrófulo |
Prurigo estrófulo (Alergia à picada de mosquito)
O prurigo estrófulo, também chamado de prurigo agudo simplex ou prurigo agudo infantil, é um processo alérgico da pele que surge geralmente após picadas de mosquitos em pessoas alérgicas. Comum em crianças, o estrófulo pode eventualmente surgir também em adultos. O quadro clínico é de várias lesões semelhantes às picadas comuns de mosquito, muito pruriginosas (coçam muito) e com o desenvolvimento de uma minúscula bolha em seu centro. Uma única picada é capaz de desencadear várias lesões, como se a criança tivesse recebido várias picadas. As lesões podem durar por até 1 mês.
Como evitar picadas de mosquito?
É essencial reduzir a população e mosquitos ao seu redor. Jogue fora qualquer tipo de água parada que possa servir como reservatório para os ovos de mosquitos. Evite deixar as janelas abertas no início da manhã e no final da tarde. Se o calor for grande, use telas para evitar a entrada de mosquitos. Se a temperatura do ambiente permitir, evite andar com pouca roupa no final da tarde.
Os repelentes servem para diminuir a atração do mosquito pela sua pele. Dê preferência aos que possuem DEET em sua fórmula. O DEET já é usado há mais de 40 anos como repelente e ainda é o mais efetivo de todos. A fórmulas com DEET 10% podem ser usadas em crianças acima de 2 anos. Os repelentes podem ser aplicados na pele e na roupas. O DEET 10% confere proteção por cerca de 2h enquanto o DEET 30% o faz por até 5h. Este repelente não deve ser administrado mais do que 3x por dia e deve-se evitar uso diário e prolongado do mesmo.
Uma opção para quem prefere produtos naturais é o óleo de eucalipto limão, que apresenta eficácia semelhante ao DEET 10%.
Durante a década de 1960 um trabalho mostrou que o consumo de vitamina B1 poderia produzir odores na pele que manteriam as fêmeas do mosquito afastadas. Até hoje, entretanto, não foi publicado mais nenhum outro trabalho científico que confirmasse tal resultado, o que significa que não há evidências claras de que a vitamina B1 seja efetiva contra as picadas de mosquitos Procutos eletrônicos e por ultrassom vendidos como repelentes não apresentam comprovação científica da sua eficácia. Apenas os aparelhos de tomada que liberam inseticida (líquido ou pastilha) são eficazes em ambientes fechados, mas devem ser evitados em quartos com bebês, devido ao risco de intoxicação.
Procutos eletrônicos e por ultrassom vendidos como repelentes não apresentam comprovação científica da sua eficácia. Apenas os aparelhos de tomada que liberam inseticida (líquido ou pastilha) são eficazes em ambientes fechados, mas devem ser evitados em quartos com bebês, devido ao risco de intoxicação.
Aparelhos elétricos que emitem luz ultravioleta e eletrocutam os insetos atraídos (exemplo na foto ao lado) também não funcionam, pois atraem muito mais insetos inofensivos do que propriamente os mosquitos, podendo causar desequilíbrios no ecossistema se usados em massa.
Como tratar as picadas de mosquito
A picada de mosquito na imensa maioria dos casos não acarreta em maiores complicações, porém, pode ser muito incômoda, principalmente se forem múltiplas. O mais importante é evitar ficar coçando frequentemente, pois as unhas podem causar feridas na pele, facilitando a infecção secundária por bactérias.
Se a coceira estiver muito forte, tente colocar uma compressa de gelo no local. Se não for suficiente, é possível usar algumas substâncias tópicas que aliviam a coceira. Uma simples é a mistura de bicarbonato de sódio com água, de forma a criar uma pasta. Algumas alternativas incluem a solução de calamina ou o creme Caladril®. Pomadas com corticoides também podem ser usadas. Se as picadas forem múltiplas ou houver estrófulo, o uso de anti-histamínicos orais é uma solução.
Leia o texto original no site MD.Saúde: PICADA DE MOSQUITO | Tratamento e prevenção http://www.mdsaude.com/2011/07/picada-mosquito.html#ixzz1sJuvm2tc
Surto de leishmaniose humana em Madrid – Os Bichos
Surto de leishmaniose humana em Madrid – Os Bichos
Surto de leishmaniose humana em Madrid
07/04
2012
às 15:30

Repelente para o ambiente e para o cão
Diariamente sacuda a garrafa para misturar.
Depois de curtido, coloque uns 200 ml de óleo (amêndoas, de bebê, de banho, ou equivalente). Misture bem.
Pode usar para borrifar na casinha dos cães, passar no pêlo, na pele …
Dica: Colocar num recipiente com varetas de madeira para difundir o cheiro no ambiente.
Afasta moscas e mosquitos.
Dica da amiga Vivi Vieri de Jales – SP
Noticias sobre o Encãotro da campanha
São Paulo recebe o Primeiro Encãotro da Campanha Diga Não à Leishmaniose
Leishmaniose Visceral Canina – Novas informações da Pfizer
Diário do Grande ABC
Qual é a importância da mobilização da saúde pública na prevenção da dengue?
Em Goiás Juiz manda recolher cachorro
Juiz manda recolher cachorro com leishmaniose
20/mar/2012
Leishmaniose Causas, sintomas e tratamento em Humanos.
A leishmaniose é caracterizada pela OMS (organização mundial de saúde) como uma das seis doenças infecciosas mais importantes do mundo. Estima-se que sejam acometidas todo ano cerca de 2 milhões de pessoas, no entanto a Leishmaniose é considerada uma doença negligenciada pela indústria farmacêutica, por acometer majoritariamente populações menos favorecidas, ou seja, com menor poder de compra e menor potencial de gerar lucros a essas empresas. No Brasil a leishmaniose está presente em todos os estados.
Apesar de infectarem primariamente animais, o homem pode ser contaminado se estiver presente em uma área endêmica, tanto como viajantes ou como residentes.
 |
| Mosquito transmissor da leishmaniose – Flebótomo |
A transmissão da doença se dá através da picada de um inseto, o flebótomo do gênero Lutzomyia, que é pequeno o suficiente para atravessar malhas de mosquiteiros e telas. Ele recebe diversos nomes que variam com a região onde é encontrado, como mosquito palha, tatuquira, birigüi, cangalhinha, asa branca, asa dura e palhinha.
Não há transmissão direta de pessoa para pessoa. A leishmaniose é uma zoonose. O mosquito só transmite a leishmania se tiver picado um animal infectado.
As fontes de infecção são principalmente animais silvestres infectados, mas o cão doméstico pode servir também como hospedeiro (usamos este termo para designar o ser infectado). Quando o homem é picado pelo inseto que carrega a leishmania, pode desenvolver dois tipos de doença: a leishmaniose tegumentar (que acomete a pele e as mucosas) ou a leishmaniose visceral ou calazar (que acomete os órgãos internos). O que define se o paciente terá a forma cutânea ou a forma visceral é o tipo de leishmania que o contamina.
Classificação e sintomas da leishmaniose (fotos retiradas do http://portal.saude.gov.br).
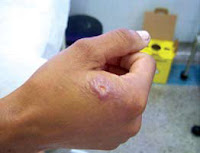
Após a picada do mosquito, o protozoário é inoculado em nosso corpo podendo se reproduzir localmente ou se espalhar pelo organismo. 1 -LEISHMANIOSE TEGUMENTAR OU FORMA CUTÂNEA – mais de 90% dos casos do mundo ocorrem na Arábia Saudita, Irã, Afeganistão, Peru e Brasil. É caracterizada pela presença de uma úlcera indolor, nas partes expostas do corpo, com formato arredondado ou ovalado, de tamanho variável (desde milímetros até alguns centímetros) e bordas elevadas. O período de incubação (tempo decorrido entre a picada do inseto e o aparecimento de sintomas) é em torno de 2 a 3 meses, mas pode variar de 2 semanas a dois anos.
1 -LEISHMANIOSE TEGUMENTAR OU FORMA CUTÂNEA – mais de 90% dos casos do mundo ocorrem na Arábia Saudita, Irã, Afeganistão, Peru e Brasil. É caracterizada pela presença de uma úlcera indolor, nas partes expostas do corpo, com formato arredondado ou ovalado, de tamanho variável (desde milímetros até alguns centímetros) e bordas elevadas. O período de incubação (tempo decorrido entre a picada do inseto e o aparecimento de sintomas) é em torno de 2 a 3 meses, mas pode variar de 2 semanas a dois anos.
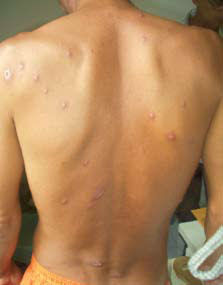
1.1) Leishmaniose forma cutânea localizada: geralmente há resolução espontânea em um espaço de tempo que varia de acordo com a imunidade do hospedeiro e com o tipo de leishmania envolvido. Pode ocorrer mais de uma lesão ao mesmo tempo (até 20 lesões) e geralmente há boa resposta ao tratamento.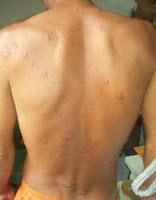 1.2) Leishmaniose forma cutânea disseminada: é uma forma rara que ocorre em apenas 2% dos casos, caracterizada pelo aparecimento de múltiplas lesões papulares e acneiformes (semelhantes a acne), envolvendo várias partes do corpo, inclusive a face e o tronco, podendo chegar a centenas. Inicialmente há lesões semelhantes às da forma localizada, havendo posteriormente disseminação do parasita através do sangue, levando ao surgimento de lesões distantes da picada em poucos dias. Pode haver febre, dores musculares, mal-estar geral e emagrecimento. É uma forma que apesar de mais extensa também apresenta boa resposta ao tratamento.
1.2) Leishmaniose forma cutânea disseminada: é uma forma rara que ocorre em apenas 2% dos casos, caracterizada pelo aparecimento de múltiplas lesões papulares e acneiformes (semelhantes a acne), envolvendo várias partes do corpo, inclusive a face e o tronco, podendo chegar a centenas. Inicialmente há lesões semelhantes às da forma localizada, havendo posteriormente disseminação do parasita através do sangue, levando ao surgimento de lesões distantes da picada em poucos dias. Pode haver febre, dores musculares, mal-estar geral e emagrecimento. É uma forma que apesar de mais extensa também apresenta boa resposta ao tratamento.
No Brasil, esta forma é normalmente causada pela espécie leishmania amazonensis e leishmania braziliensis.
1.3) Leishmaniose forma cutânea difusa: forma rara e grave, em que o indivíduo não consegue gerar uma resposta imunológica adequada para eliminar o parasito. No Brasil é causada pela espécie leishmania amazonensis.
Não há úlcera, mas sim lesões nodulares ou em placas, cobrindo grandes extensões do corpo, frequentemente associadas a deformidades e que respondem mal ao tratamento. Habitualmente existem grandes quantidades de leishmania nas lesões.
1.4) Leishmaniose forma mucosa ou muco-cutânea: corresponde a aproximadamente 3 a 5% dos casos de leishmaniose tegumentar. É caracterizada por resposta imunológica exacerbada e ineficaz, com destruição dos tecidos onde se localiza a infecção e má resposta ao tratamento. Acomete as mucosas das vias aéreas superiores (nariz, boca) e é indolor. Geralmente surge após cicatrização de uma lesão cutânea, (tanto espontaneamente como por terapêutica inadequada), através da disseminação do parasito pelo sangue ou vasos linfáticos. Entretanto, pode ocorrer sem evidência de lesão cutânea prévia ou concomitantemente a uma lesão cutânea a distância.
2) LEISHMANIOSE FORMA VISCERAL – forma crônica caracterizada pelo acometimento sistêmico (dos órgãos internos) pela leishmania, em oposição aos casos acima descritos, em que a doença é restrita à pele ou mucosas. No Brasil, a leishmania chagasi é o parasita que causa leishmaniose visceral.
O período de incubação varia de 2 a 6 meses. A infecção pode ser oligossintomática (quase ou nenhum sintoma) ou de moderada a grave, levando o paciente à morte.
Nos casos sintomáticos iniciais, há anemia, esplenomegalia (aumento do baço), hepatomegalia (aumento do fígado) e febre.
Se não for diagnosticada e tratada adequadamente, a doença evolui e pode ocorrer emagrecimento significativo, comprometimento da função hepática e renal, febre contínua e redução do número de plaquetas e de leucócitos, levando a sangramento, infecções bacterianas e óbito.
Na foto ao lado, vê-se um rapaz com leishmaniose visceral, onde foi marcado à caneta a área onde se consegue palpar o baço e o fígado. Repare como ambos encontram-se com tamanhos muito aumentados.
Diagnóstico da leishmaniose
- No caso da Leishmaniose Tegumentar, o aspecto clínico da lesão de pele associado a uma história epidemiológica compatível pode levar ao diagnóstico, mas o ideal é que se utilizem métodos parasitológicos (em que se faz a pesquisa do parasito em um pedaço de tecido) para confirmação.
No caso da Leishmaniose Visceral, o diagnóstico parasitológico pode ser realizado em amostras de medula óssea, fígado, baço e linfonodos.
- Intradermoreação de Montenegro: teste realizado com injeção intradérmica de antígenos (proteínas) de leishmania. Caso o doente já tenha entrado em contato com o parasita (está infectado ou já esteve), ocorre uma reação inflamatória no local da injeção. Pode, portanto, ser positivo após tratamento bem sucedido e negativo na forma cutânea difusa, uma vez que depende da resposta imunológica do indivíduo. Nos casos de calazar, o teste é negativo, tornando-se positivo somente após a cura clínica.
- Diagnóstico imunológico: utiliza-se a imunofluorescência indireta (RIFI) e o ELISA. Estes testes detectam os anticorpos anti-Leishmania circulantes no sangue de pessoas que já entraram em contato com o parasito. Por isso não devem ser utilizados como critério isolado para diagnóstico na ausência de outros dados clínicos e laboratoriais,
Tratamento da leishmaniose
As drogas de primeira escolha para tratamento da Leishmaniose são os Antimoniais Pentavalentes. Devem ser administrados por via parenteral (ou seja, intra-muscular ou intra-venosa), por uma período mínimo de 20 dias. A dose e o tempo da terapêutica variam com as formas da doença e gravidade dos sintomas.
O seu principal efeito colateral é a indução de arritmias cardíacas e está contra-indicado em mulheres grávidas nos 2 primeiros trimestres, doentes com insuficiência hepática e renal e naqueles em uso de drogas anti-arrítmicas.
Outras drogas usadas no tratamento da leishmaniose incluem a anfotericina B, paromomicina e pentamidina
Há vacinas em desenvolvimento no Brasil, já em fases avançadas.
Leia o texto original no site MD.Saúde: LEISHMANIOSE | Sintomas e tratamento http://www.mdsaude.com/2010/05/leishmaniose.html#ixzz1pp5AhtNm
Cidade de Saquarema – RJ em estado de alerta.
Moradores estão se mobilizando para combater a doença…
Lamentável, mesmo em ano de eleição, os prefeitos e vereadores não fazem nada..saúde pública é obrigação…é dever…ainda mais de político SÉRIO!! VIU POLÍTICOS!!!!!
Saiba mais sobre os sintomas da leishmaniose no humano.
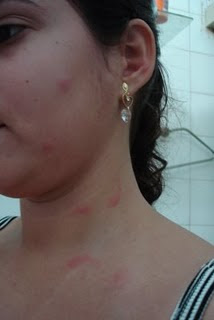
- A leishmaniose cutânea afeta a pele e as membrana da mucosa. As úlceras cutâneas geralmente começam no local da picada do mosquito pólvora. Elas podem durar meses ou anos antes de cicatrizarem por conta própria. Em algumas pessoas, as úlceras podem se desenvolver em membranas da mucosa.
- A leishmaniose visceral ou sistêmica atinge o corpo todo. Essa forma ocorre de 2 a 8 meses após a picada do mosquito pólvora. A maioria das pessoas não se lembra da ulceração. Esse tipo de leishmaniose pode resultar em complicações fatais. Os parasitas prejudicam o sistema imunológico reduzindo o número das células de defesa.
- Feridas cutâneas, que podem se transformar em úlceras com cicatrização lenta
- Úlceras e desgastes (erosão) na boca, na língua, nas gengivas, nos lábios, no nariz e nas narinas.
- Congestão, corrimento e sangramento nasal
- Dificuldade para respirar
- Dificuldade de engolir
- Desconforto na região abdominal
- Tosse (em crianças)
- Diarreia (em crianças)
- Febre cíclica que dura por semanas
- Sudorese noturna
- Pele acinzentada, escamosa, escura e pálida
- Queda de cabelo
- Vômito (em crianças)
- Perda de peso
EU CONFIEI E ELE ME HONROU!
AMÉM!!
Repelente base de citronela para ambientes
Receitas de Repelente Caseiro de Cintronela
1 litro de álcool comum (para uso externo) a 70%
1 vidro de boca larga e escuro, de preferência, com capacidade mínima de 1 litro
1 frasco escuro para acondicionar
1 funil
1 papel filtro
pano branco e limpo para coar e etiquetar
Validade: 2 anos
http://www.combateadengue.com.br/repelente-natural-e-ecologico/#ixzz1pEwTVVqh
Não entendo pq falam no texto e não alertam já a população além da Dengue, sobre a leishmaniose.
Diário de São Paulo
VERSÃO
IMPRESSAVERSÃO
IPADTERÇA-FEIRA
13 MARÇO
dia a dia
13/03/2012 15:47
Cidade Limpa recolhe 125 toneladas no 1º dia
Projeto tem por objetivo recolher materiais que possam servir de locais para a proliferação da dengueREDAÇÃO
 Um dos objetivos é ajudar no combate ao mosquito da dengue
Um dos objetivos é ajudar no combate ao mosquito da dengueBom Jardim, Cidade Nova, Higienópolis, Jardim Europa, Jardim Novo Mundo, Jardim Ouro Verde, Jardim Tangará, Jardim Viena, Jardim Urano, Nosso Senhor do Bonfim, Parque Estoril, Vila Aurora, Vila Bom Jesus, Vila Sinibaldi,Santa Cruz e São Francisco
Jardim América, Jardim Americano, Jardim Alto Alegra, Jardim Bordon, Jardim Fuscaldo, Jardim Paulista, Jardim Primavera, Jardim São Paulo, Jardim Seixas, Vila Angélica, Vila Ideal, Vila Ipiranga, Vila Goyos e Vila Maceno
Jardim Alto Rio Preto, Jardim Alvorada, Jardim Maracanã, Jardim Maria Cândida, Jardim Roseana, Parque Industrial, Santos Dummont, Vila Aeroporto, Vila Boa Esperança, Vila Diva, Vila Nossa Senhora da Paz e Vila São João
Fazenda Felicidade, Jardim Anice, Jardim Yolanda, Jardim Marambaia, Maquininha, Parque da Liberdade, Parque São Miguel, São Deocleciano e Vista Alegre
Vila Anchieta, João Paulo II, Jardim Nazareth, Vila Mossoró, Jardim Castelinho, Jardim Urupês, Residencial Garcia II, Jardim Rosely, Jardim Giuliani, Parque das Flores I, Jardim do Lago, Jardim do Bosque II, Vila Progresso, Jaguaré,Jardim Seyon, Vila Clementina, Parque Residencial Castelinho, Jardim Caparroz, Bosque da Felicidade, Jardim Conceição e Vila Elmaz
Bosque Verde, Jardim Felicidade, Residencial Rio Preto I e Talhado
Cecap, Jardim Belo Horizonte, Nato Vetorasso, Macedo Teles II, Vila São José Operário, Gonzaga de Campos, Floresta Park, Laureano Tebar, Vila Itália, Jardim Congonhas, Jardim Gisete, Jardim Atlântica, Vila São Jorge, Residencial das Laranjeiras, Parque do Sol, Residencial Universo, Jardim Etemp, Jardim Canaã, Macedo Teles I, Parque das Aroeiras, Jardim Gabriela
Dom Lafayette, Eldorado, Renata Tarraf, Solo Sagrado, Residencial Sebastião Guilher Padilia, Jardim Marajó I, Vila Mayor, Residencial Ana Célia II, Jardim Los Angeles, Duas Vendas, Residencial São José do Rio Preto F, Parque Juriti e Costa do Sol, Jardim Mugnani, Jardim Itapema, Jardim Simões e Vale do Sol
Jardim Antunes, Jardim Arroyo, Parque da Cidadania, Jardim Maria Lúcia, Jardim Nunes, Santo Antônio, Zé Menino, Residencial Califórnia, Residencial Colorado, Residencial Ana Célia, Jardim Planalto, Residencial Caetano e Jardim das Oliveiras